Les Echos Etudes publient une nouvelle étude de marché sur la prise en charge à domicile et la prévention de la dépendance des seniors afin de répondre aux défis et capter les opportunités de marché.

La crise actuelle que traverse le secteur des EHPAD a mis en lumière l’urgence de favoriser le maintien à domicile des personnes âgées. L’objectif est d’accompagner au mieux leur perte d’autonomie en adaptant leur habitat, en mettant en place des actions de prévention pour préserver leur indépendance le plus longtemps possible, en fournissant des aides à la vie quotidienne et des soins médicaux, y compris l’hospitalisation à domicile.
Pour répondre aux besoins variés des seniors et personnaliser leur accompagnement, l’ensemble du système de prise en charge évolue, porté par les innovations numériques qui bouleversent les pratiques traditionnelles.
Les 4 moteurs principaux au développement de l’offre de prise en charge des seniors à domicile à horizon 2030

Les 4 freins principaux à la transformation domiciliaire à horizon 2030
Des métiers du grand âge insuffisamment attractifs qui engendrent des difficultés de recrutement et une baisse d’activité des structures
- En 2022, 74 % en moyenne des demandes adressés aux SAAD ont été intégralement prises en charge, 10 % ont été refusées et 5 % ont été reportées dans un contexte de pénurie professionnelle ;
- Un besoin de recrutement de 352 600 aides-soignants et accompagnants à horizon 2025 selon le rapport El Khomri de 2019 ;
- Selon les projections de la Cour des Comptes, 63 000 ETP supplémentaires seront nécessaires dans les SAAD à horizon 2030.
Inadaptation du logement traditionnel
- Le domicile peut devenir un lieu d’isolement et d’enfermement pour une personne qui n’est plus en mesure d’en sortir ou de réaliser les actes de la vie quotidienne ;
- 21 % des plus de 60 ans sont isolés de leur cercle familial et 3 % sont en état de « mort sociale » (Petits frères des pauvres, « Baromètre solitude et isolement », 2021) ;
- Cette inadaptation peut tenir au manque d’accessibilité du logement pour des personnes à mobilité réduite ou des problèmes de salubrité.
Un secteur sous-financé aux projections budgétaires fragiles
- Baisse du volume d’heures globales pour les services à la personne depuis 10 ans alors même que la population vieillit ;
- Les dépenses par bénéficiaire d’APA à domicile n’ont pas connu de hausse depuis sa création en 2003 ;
- Sous-consommation des plans d’aide à domicile ;
- Une augmentation des dépenses publiques à prévoir du fait que le domicile est plus coûteux qu’en établissement compte tenu d’une absence de mutualisation des aides.
La difficulté de maintien à domicile des personnes fortement dépendantes et aux situations complexes
- Le domicile devient plus coûteux qu’un EHPAD à partir de 5 heures d’aide par jour selon le rapport de l’Igas de février 2024 ;
- Le maintien à domicile nécessitant une présence permanente, y compris la nuit, induirait un reste à charge estimé entre 6 000 et 8 000 €/mois selon ce même rapport.

Le domicile comme lieu de prévention
La prévention de la perte d’autonomie est prioritaire du fait qu’elle permet de vieillir en bonne santé, rester autonome le plus longtemps possible, retarder l’arrivée des premières incapacités et ainsi diminuer l’impact sanitaire, socioéconomique et humain de la longévité.
Avec l’avancée en âge, près de 25 % de notre existence se déroule avec des incapacités. L’enjeu actuel est donc de maintenir les fonctions essentielles et de mener une politique ambitieuse de prévention, passant d’une médecine curative à une médecine préventive et prédictive.
Plusieurs types d’actions de prévention existent déjà comme les plans de prévention des chutes ou encore le programme ICOPE. Leur objectif est d’accompagner et inciter les personnes à adopter des comportements individuels bénéfiques, changer leur habitude de vie, lutter contre la sédentarité et l’inactivité physique afin de prévenir les problématiques de santé liées à l’avancée en âge.
Initié en Occitanie, le déploiement du programme ICOPE a ensuite été élargi au niveau national sous forme d’expérimentation nationale de type « Article 51 », par le ministère de la Santé et de la prévention depuis le 1er janvier 2022. 13 projets d’expérimentation dans 9 régions sont déployés.
La généralisation du programme est inscrite dans la loi « Bien-vieillir » adoptée par le Parlement le 27 mars dernier pour une entrée en vigueur à partir du 1er janvier 2025. Même si les bénéfices du programme ont été souligné par de nombreux acteurs ces derniers mois, deux préoccupations émergent : son modèle de financement et l’organisation et l’accompagnement des seniors une fois les fragilités relevées (étapes 2 à 5).
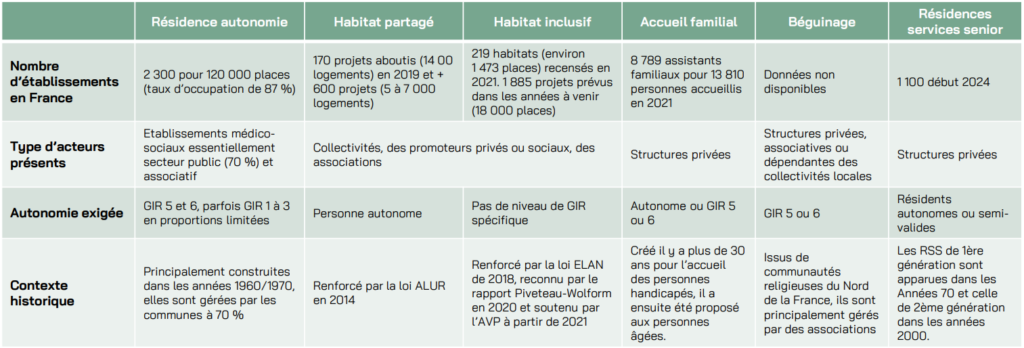
Nouveaux domiciles : de nouveaux modèles voient le jour ou se transforment
Le logement connecté : une solution pour favoriser le maintien à domicile
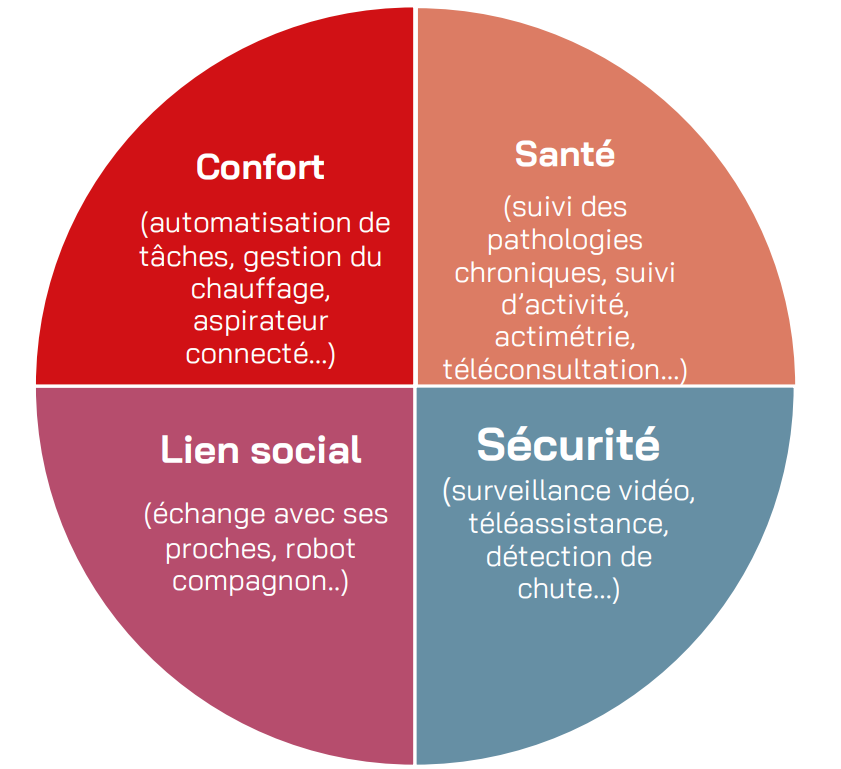
Par définition, le logement connecté est « un logement équipé de dispositifs électroniques et de technologies connectées qui permettent un contrôle et une automatisation à distance des équipements et des systèmes ». Son principal objectif est d’améliorer le confort, la sécurité, l’efficacité énergétique et la commodité pour les occupants.
Les 4 grands domaines d’usages des outils connectés et nouvelles technologies du numérique et ses limites.

Et demain ? Les applications de l’IA dans le maintien à domicile et la préservation de l’autonomie
A l’avenir, un recours accru à l’intelligence artificielle devrait permettre de faire évoluer les solutions numériques vers une prédictivité plus grande. Définie comme l’ensemble de théories et de techniques qui permettent de concevoir des systèmes à même de simuler l’intelligence, l’IA est d’ores et déjà présente dans l’offre destinée aux personnes âgées. Historiquement, elle a pris ses marques dans le secteur avec des itérations réactionnelles : si un stimulus est enregistré, un message est automatiquement envoyé, par exemple. Et la télésurveillance en est le principal terrain d’application.
Les applications de l’IA pour le bien-vieillir à domicile sont riches et variées. Citons les enjeux principaux :
- Détection précoce des risques. Par l’analyse régulière de données de santé actualisées, l’IA pourrait identifier précocement les signes précurseurs d’une fragilité, permettant l’intervention avancée des professionnels de santé et des aidants avant l’apparition de la maladie ou de l’hospitalisation.
- Adaptation d’un habitat plus sécurisé. L’intégration de l’IA dans la domotique améliore les conditions de vie des seniors, minimise les risques d’accidents à domicile, sécurise les logements
- Accès facilité aux services de soins à distance via les consultations par la télémédecine qui intègrent des algorithmes d’IA pour analyser les symptômes signalés et proposer des pré-diagnostics.
- Faciliter les interactions et le maintien des liens sociaux. Les plateformes de communication basées sur l’IA, conçues pour comprendre le langage naturel, permettent de faciliter les interactions avec la famille et les amis même à distance et aider les personnes âgées dans leurs tâches quotidiennes.
- Allègement des charges administratives des intervenants à domicile. Déléguer les tâches administratives permettrait aux intervenant de gagner du temps et de se consacrer au temps médical et paramédical aux côtés des aînés.
Obtenir l’étude complète « Le marché de la dépendance à domicile et du virage domiciliaire » .
Cet article a été publié par la Rédaction le



